Badanie pola widzenia w jaskrze cz. I. Wiadomości ogólne
Badanie pola widzenia jest kluczowe w diagnostyce jaskry. Jest to jedyne badanie funkcji życiowych komórek, w odróżnieniu od wszystkich pozostałych metod badających anatomię struktur komórek. Ocena wyniku badania perymetrycznego w zestawieniu z wynikami dobranych badań anatomicznych pozwala na postawienie diagnozy, a także umożliwia monitorowanie postępu choroby.
Dowiedz się więcej o analizie wyniku
Badanie na aparacie HFA Humphrey (perymetria SAP) pozwala na komputerową analizę funkcjonalną ogółu komórek odpowiadających za widzenie.
W tej perymetrii – choć jej inna nazwa brzmi „białe na białym” – prezentowany jest żółty bodziec o zmiennym natężeniu i w różnych strefach pola widzenia.
Badaniem SAP objęty jest obszar pola widzenia, odpowiadający okolicy plamki żółtej, w którym zlokalizowana jest większość komórek zwojowych siatkówki. Według Europejskiego Towarzystwa Jaskrowego najbardziej przydatne w diagnostyce jaskry są programy analizujące obszar 30 stopni. W perymetrze Humphreya znajduje się również test 24 stopni pola widzenia, który jest krótszy i lepiej nadaje się dla pacjentów, którzy mają trudność z dłuższą koncentracją. Nie jest to test uboższy, bo na zewnątrz tego pola zwykle lokalizują się artefakty wynikające z braku koncentracji, opadających powiek albo przeszkadzających szkieł korekcyjnych. Z tych powodów Polskie Towarzystwo Okulistyczne jako pierwszy w perymetrii jaskrowej zaleca 24-stopniowy test Humphreya: SITA Standard 24-2. Istnieje również możliwość analizy jeszcze mniejszego obszaru, tj. centralnych 10 stopni, przydatnej w przypadku pacjenta z lunetowym widzeniem, dzięki czemu skraca się znacznie czas wykonywania badania.
Warto zauważyć, że dla celów diagnostyki jaskrowej jedynie dwa aparaty zostały przez Europejskie Towarzystwo Jaskrowe EGS uznane za wiarygodne. Są to HFA Humphrey (HFA – Humphrey Field Analyzer) produkcji niemieckiej firmy Carl Zeiss i Octopus szwajcarskiej firmy Haag Streit. Oba aparaty posiadają w swoim oprogramowaniu odpowiednio czułe testy służące do diagnostyki jaskry.
Perymetria niekonwencjonalna
Drugim rodzajem badania pola widzenia stosowanym w diagnostyce jaskry jest perymetria niekonwencjonalna, w tym najbardziej rozpowszechniona w Polsce technologia FDT Matrix (Frequency Doubling Technology), należąca do firmy Zeiss. Dla tej technologii istnieją alternatywy: HEP (Heidelberg Edge Perimetry), SWAP (Short Wavelenght Automated Perimetry).
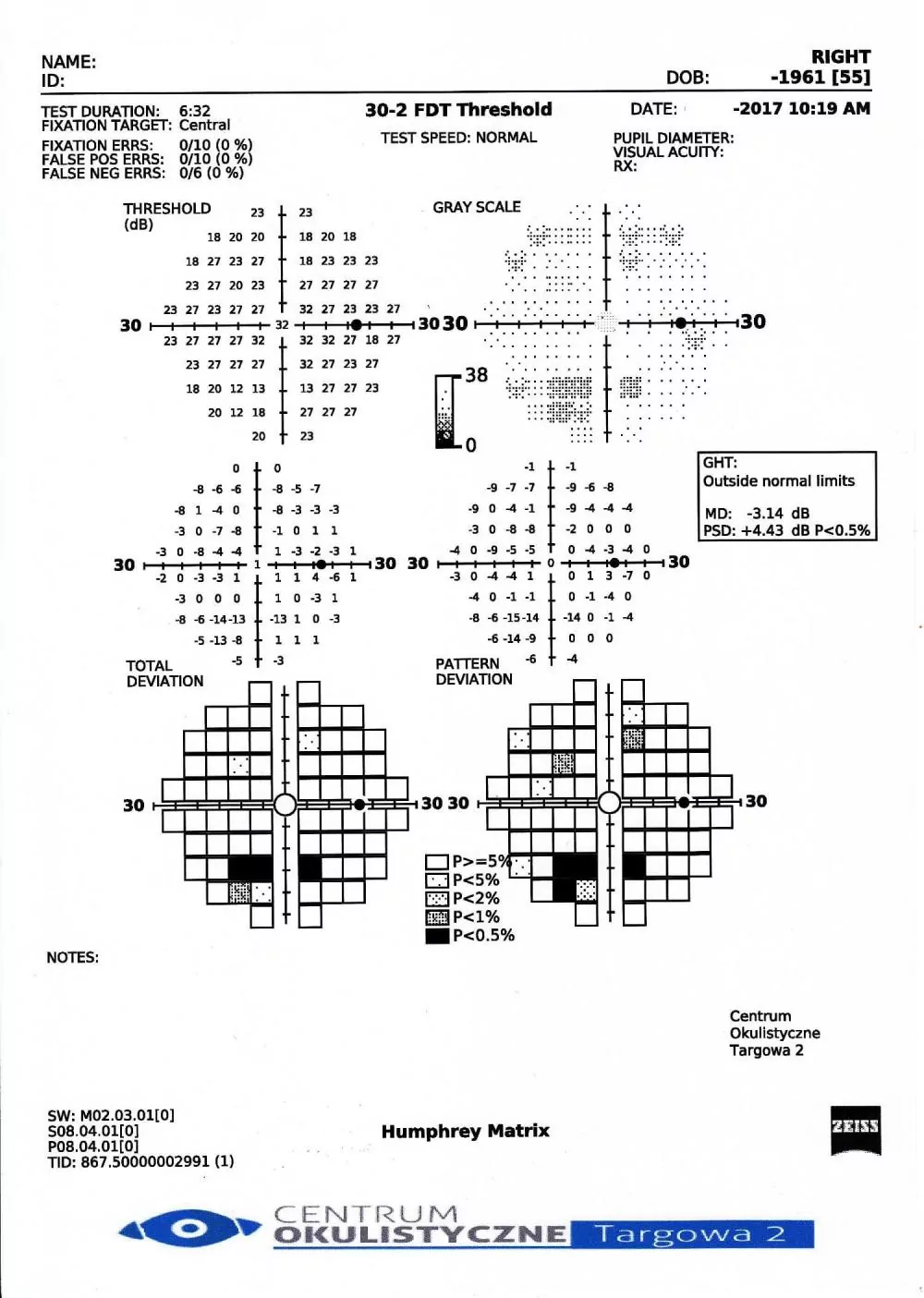
Badanie na aparacie FDT Matrix
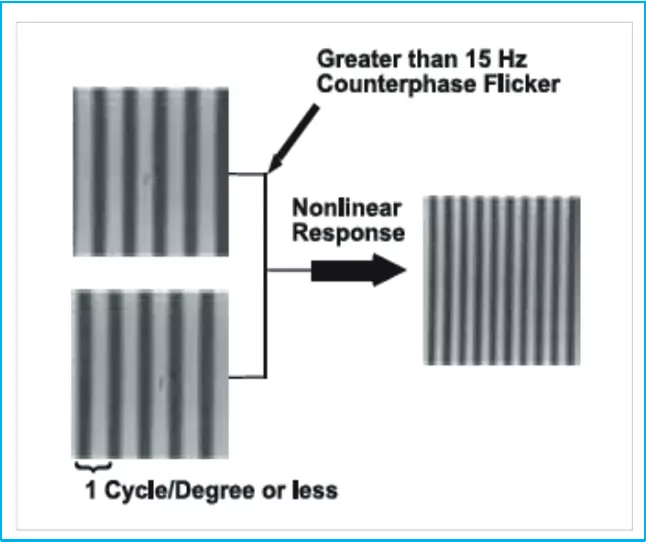
Perymetria zdwojonej częstotliwości FDT Matrix izoluje odpowiedź komórek typu M wrażliwych na bodziec o niskiej częstotliwości przestrzennej i wysokiej częstotliwości czasowej, których uszkodzenie jest charakterystyczne dla wczesnej i średniozaawansowanej jaskry. Komórki M są uszkadzane przed innymi. Stanowią one 3-5% wszystkich komórek siatkówki. Uszkodzenie to jest wykrywalne we wczesnych fazach jaskry dzięki technologii FDT Matrix.
Technologia zdwojonej częstotliwości wykorzystuje iluzję optyczną zdwojenia obrazu. Bodziec świetlny w badaniu FDT Matrix powstaje poprzez migotanie naprzemiennych czarnych i białych pasków dających efekt zdwojenia ich ilości. Pacjent widzi kwadratowy znaczek w postaci pasków.
Bodziec pobudza komórki zwojowe olbrzymie i drogę magnocelularną.
Wyniki uzyskane przy pomocy tej perymetrii wykazują wysoką zgodność z wynikami badań warstwy włókien nerwowych siatkówki w badaniu OCT jaskrowe oraz przy użyciu aparatu Gdx, a także warstwy komórek zwojowych w badaniu GCL / GCC.
Opis badania perymetrycznego
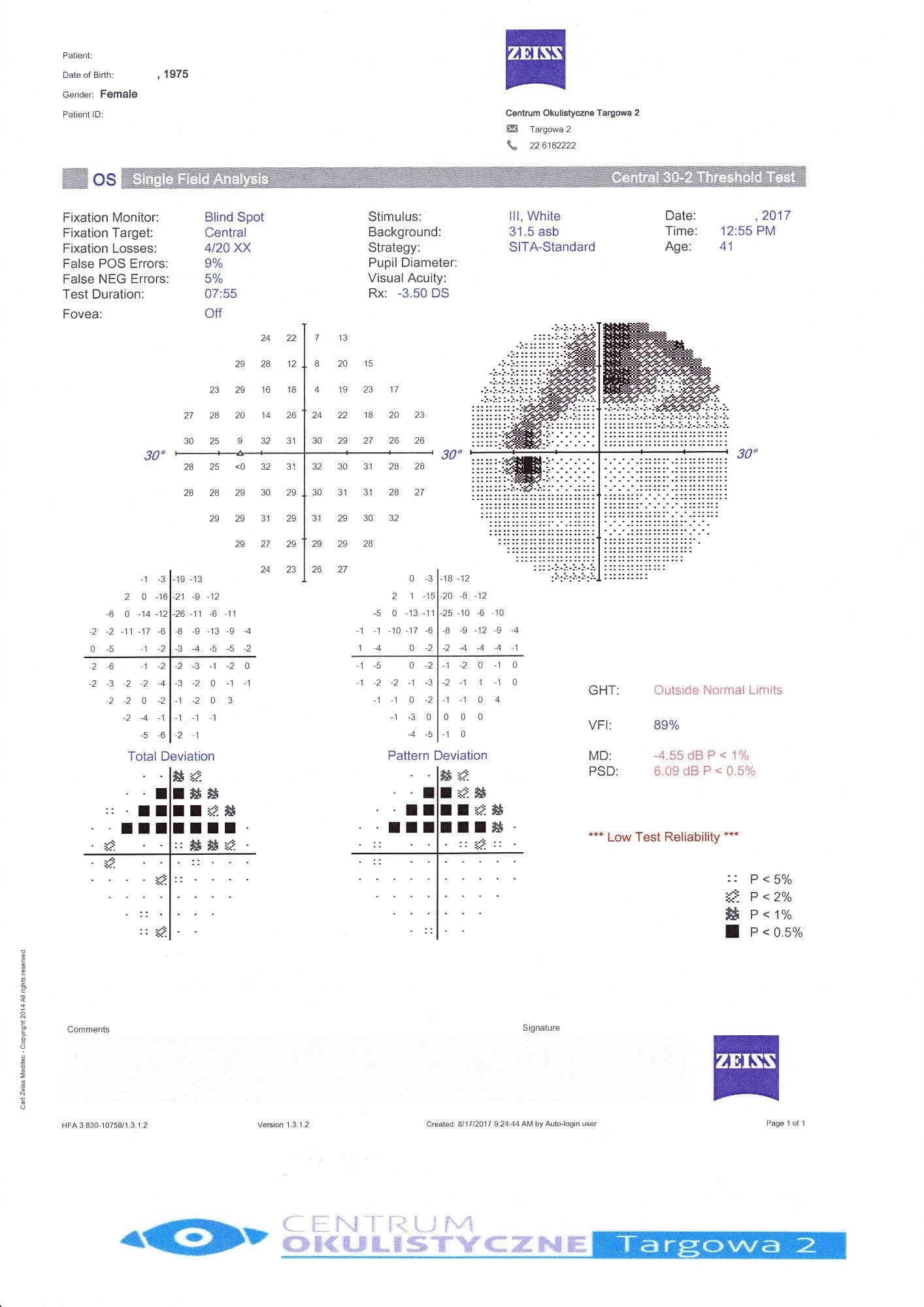
Przed wykonaniem badania pacjent musi być szczegółowo poinformowany, na czym badanie polega. Jeżeli pacjent nie rozumie zasady badania, otrzymujemy zwykle wyniki niewiarygodne. Osoba wykonująca badanie musi cały czas pilnować, czy pacjent rozumie zasadę badania i czy jest wystarczająco skoncentrowany. Ocenę wiarygodności badania umożliwiają otrzymane parametry współpracy pacjenta z aparatem. Parametry te to wyrażona w procentach utrata fiksacji, ilość odpowiedzi fałszywie pozytywnych i fałszywie negatywnych.
Utrata fiksacji określa stopień koncentracji pacjenta na środkowym punkcie fiksacji. Duża utrata fiksacji jest związana z wynikiem lepszym niż w rzeczywistości. Odpowiedzi fałszywie pozytywne występują, kiedy pacjent reaguje, mimo że żaden bodziec nie był prezentowany. Zwykle dotyczy to osób, które chcą mieć dobry wynik albo są nadmiernie skoncentrowane. Duża liczba tych odpowiedzi wiąże się z uzyskaniem wyniku lepszego niż rzeczywisty. Odpowiedzi fałszywie negatywne występują, kiedy pacjent nie reaguje, mimo że widzi prezentowany bodziec. Ich duża liczba sprawia, że wynik badania jest gorszy niż rzeczywisty. Odpowiedzi te pojawiają się u osób słabo współpracujących z aparatem, podsypiających w trakcie badania, nierozumiejących zasady badania albo mających trudności z przyciskaniem wskaźnika. Jeżeli te wszystkie parametry wynoszą więcej niż 20-30%, wiarygodność wyniku badania jest wątpliwa.
Biorąc pod uwagę efekt uczenia się pacjenta, powinno się wykonać przynajmniej 2-3 badania pola widzenia, zanim postawi się pełne rozpoznanie i oceni stopień zaawansowania zmian oraz ryzyko progresji choroby. Dla wstępnej analizy progresji zmian wymagane jest wykonanie przynajmniej pięciu lub więcej badań pól widzenia, chociaż w niektórych przypadkach progresja może być stwierdzona wcześniej. Pokazuje to potrzebę wykonywania częstych badań pola widzenia, szczególnie u pacjentów, u których obawiamy się progresji. Zaleca się wykonywanie badania przynajmniej trzy razy w roku u nowo zdiagnozowanych pacjentów przez pierwsze dwa lata, dwa razy w roku przy niewielkim ryzyku progresji zmian.
Pole jaskrowe a opieka nad pacjentem
Regularne badania pola jaskrowego są kluczowe dla opieki nad pacjentami z jaskrą. Choroba ta jest przewlekła i postępująca, ale wczesne wykrycie i odpowiednie leczenie mogą zatrzymać jej rozwój i zachować ostrość wzroku. Pacjenci z jaskrą powinni poddawać się badaniom pola jaskrowego zgodnie z zaleceniami lekarza, zwłaszcza jeśli mają czynniki ryzyka, takie jak wiek, dziedziczność, lub podwyższone ciśnienie w oku.
Oferujemy badanie pola jaskrowego w Warszawie. W naszej placówce wykonujemy badania przy użyciu najnowszych perymetrów FDT Matrix i HFA Humphrey.
To pozwala na skuteczną diagnostykę i monitorowanie jaskry oraz zwiększa szanse na utrzymanie zdrowia wzroku.
Zachęcamy do kontaktu – chętnie odpowiemy na wszystkie pytania!