Cukrzycowy obrzęk plamki, DME
Oczy są niezwykle ważnym narządem, a schorzenia oczu, takie jak cukrzycowy obrzęk plamki (DME), mogą znacząco wpłynąć na jakość życia. DME to poważne powikłanie cukrzycy, które może prowadzić do trwałego upośledzenia wzroku. Cukrzycowy obrzęk plamki (DME – diabetic macular edema) rozpoznajemy, gdy na obszarze 1 DD (disc diameter = średnica tarczy nerwu wzrokowego) od centrum plamki występuje płyn lub wysięki twarde.
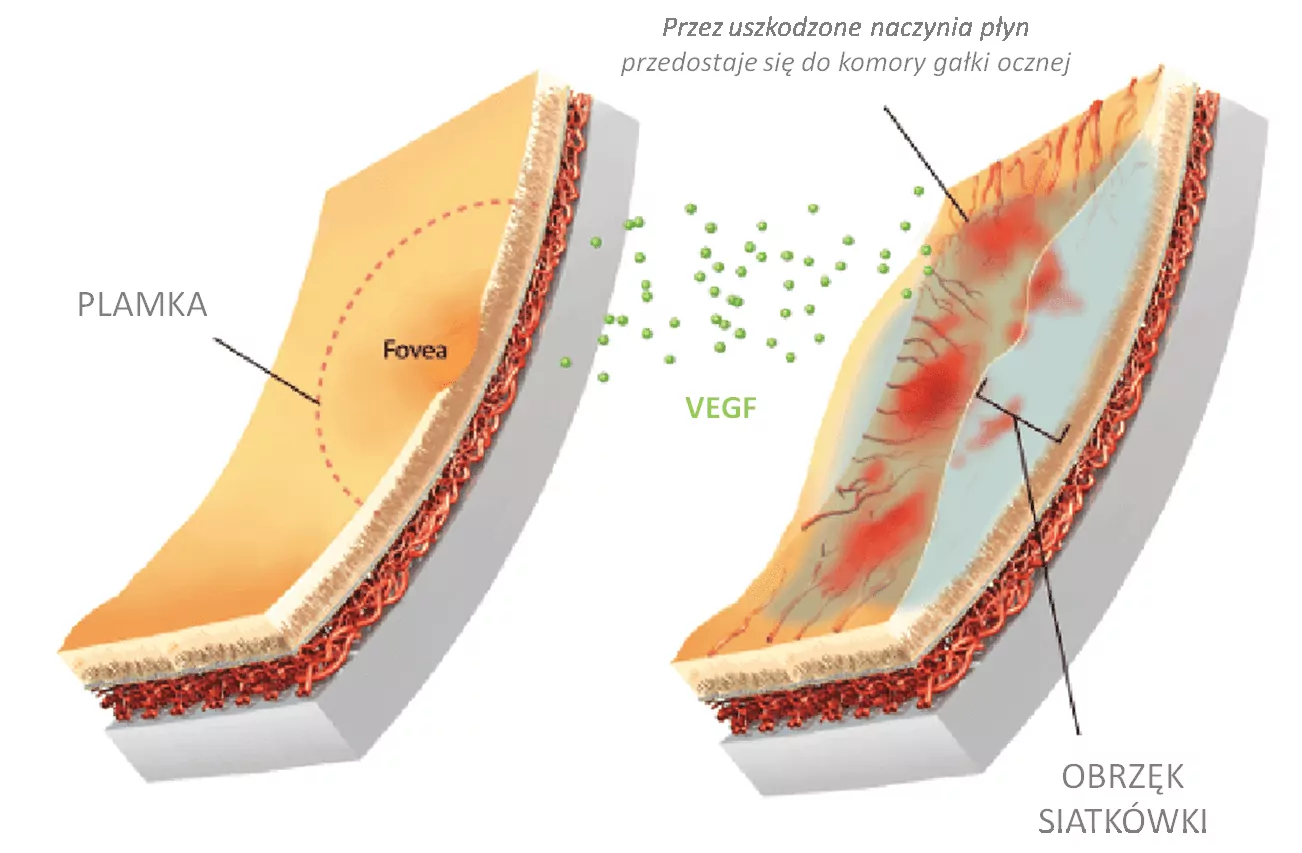
Jest to choroba oczu rozwijająca się w przebiegu makulopatii, która jest z kolei objawem retinopatii cukrzycowej – uszkodzenia drobnych naczyń krwionośnych siatkówki (kapilarów). Retinopatia cukrzycowa jest powikłaniem cukrzycy, zarówno typu 2 (cukrzyca osób dorosłych) jak i cukrzycy typu 1 (cukrzyca osób młodych). Wysoki poziom glukozy we krwi uszkadza delikatne naczynia krwionośne w siatkówce, co prowadzi do produkcji nadmiarowego białka VEGF. To zwiększa przepuszczalność naczyń i prowadzi do tworzenia się nieprawidłowych naczyń krwionośnych, co z kolei powoduje wyciek płynu do plamki.
Cukrzycowy obrzęk plamki jest groźną chorobą. Jeśli na wczesnym etapie nie jest właściwie rozpoznany i leczony, może doprowadzić do trwałej i poważnej utraty widzenia.
Społeczna skala problemu
 Według danych opublikowanych w „IDF Diabetes Atlas Eight Edition 2017” na świecie na cukrzycę typu 2 choruje 425 milionów osób tj. 9% populacji osób dorosłych, z tego aż około ¾ to osoby w wieku produkcyjnym (cukrzyca typu 1 występuje znacznie rzadziej, dotyka ona ponad 1 milion dzieci i młodzieży).
Według danych opublikowanych w „IDF Diabetes Atlas Eight Edition 2017” na świecie na cukrzycę typu 2 choruje 425 milionów osób tj. 9% populacji osób dorosłych, z tego aż około ¾ to osoby w wieku produkcyjnym (cukrzyca typu 1 występuje znacznie rzadziej, dotyka ona ponad 1 milion dzieci i młodzieży).
W Polsce na cukrzycę cierpi ponad 2 mln osób. Cukrzycowy obrzęk plamki DME występuje łącznie w 14% przypadków chorych na cukrzycę, tj. u około 300.000 osób.
Chorobowość w poszczególnych grupach chorych nie jest jednak jednolita. Częstość występowania DME zależy od stopnia zaawansowania retinopatii, czasu trwania i typu cukrzycy. W pierwszych 5 latach trwania cukrzycy (zwłaszcza typu 1) rzadko dochodzi do zmian patologicznych w plamce, jednak później nieprawidłowości szybko narastają. W ciągu 10 lat u 14-25% chorych na cukrzycę typu 2 rozwinie się cukrzycowy obrzęk plamki (w przypadku cukrzycy typu 1 ten wskaźnik przekracza 20%). Po 20 latach trwania cukrzycy retinopatię (często prowadzącą do DME) stwierdza się u 60% chorych na cukrzycę typu 2 i u prawie 100% chorych na cukrzycę typu 1.
Cukrzycowy obrzęk plamki jest jedną z najczęstszych przyczyn trwałego, poważnego upośledzenia wzroku u osób w wieku 20-64 lata.
Patogeneza
U osób chorych na cukrzycę podwyższony poziom glukozy we krwi uszkadza naczynia krwionośne – kapilary, pozbawiając je niezbędnych składników odżywczych i tlenu. Efektem niedotlenienia tkanki jest produkowanie zwiększonej ilości białka VEGF (vascular endothelial growth factor – śródbłonkowy czynnik wzrostu naczyń), z kolei wysokie stężenie tego białka dodatkowo zwiększa przepuszczalność ściany naczyń krwionośnych siatkówki i stymuluje tworzenie się nowych, nieprawidłowych naczyń. Składniki krwi przeciekają przez uszkodzone naczynia do siatkówki, wewnątrz gałki ocznej gromadzi się płyn. W rezultacie pojawia się obrzęk plamki – pogrubienie w obrębie plamki, drobne krwotoczki i powstawanie skupisk lipidów (wysięki twarde).
Objawy
W początkowych stadiach DME objawy mogą być subtelne lub nieobecne. Jednak z czasem obrzęk plamki może powodować takie objawy jak:
- Pogorszenie ostrości wzroku, zarówno do bliży jak i do dali
- Zamazany, rozmyty obraz
- Falowanie i przerywanie linii prostych
- Plamy w polu widzenia.
Należy mieć jednak świadomość, że zarówno retinopatia cukrzycowa jak i cukrzycowy obrzęk plamki mogą przebiegać bezobjawowo przez dłuższy czas, dlatego regularne badania są kluczowe.

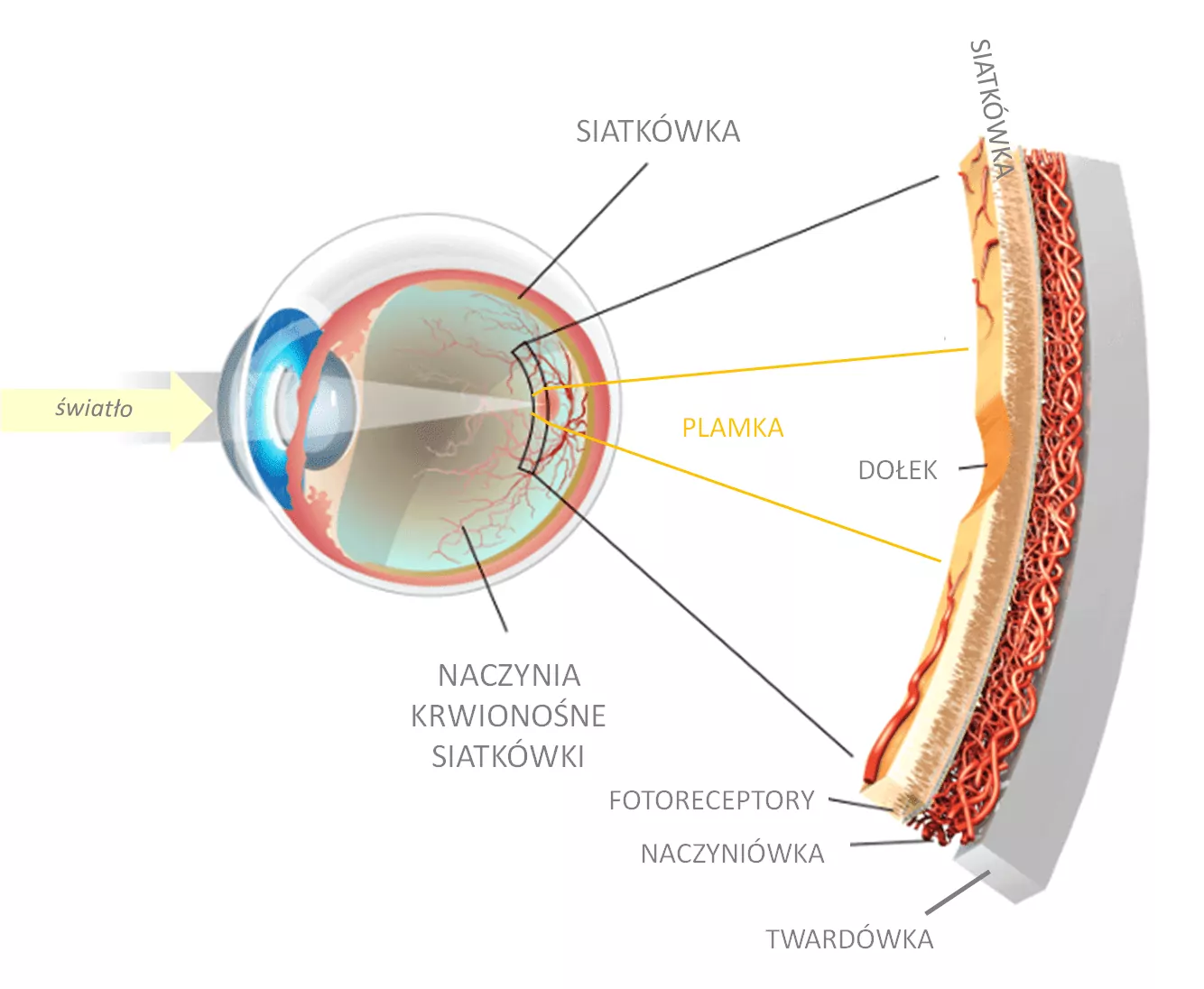
Zdrowe oko
Czynniki ryzyka
Na cukrzycowy obrzęk plamki narażeni są szczególnie chorzy na cukrzycę typu 1 i 2, tym silniej im dłużej trwa cukrzyca. Do czynników ryzyka zalicza się też przewlekłą hiperglikemię (wzrost stężenia glukozy we krwi powyżej normy), dyslipidemię tj. zaburzenia gospodarki tłuszczowej (cholesterol i trójglicerydy) u pacjentów z cukrzycą, nadciśnienie tętnicze, inne powikłania cukrzycowe (np. neuropatia cukrzycowa), ciąża, okres dojrzewania, palenie, choroby układu krążenia, otyłość, siedzący tryb życia, alkohol w nadmiarze.
Diagnostyka
W leczeniu cukrzycowego obrzęku plami kluczowe jest wczesne i prawidłowe rozpoznanie, nie należy czekać aż pojawią się objawy. Im wcześniej zostanie wdrożone leczenie, tym większa szansa na zapobiegnięcie lub opóźnienie pogorszenia wzroku.
Podstawowym badaniem w diagnostyce cukrzycowego obrzęku plamki jest obecnie OCT siatkówkowe, czyli tomografia plamki, która umożliwia dokładną ocenę stanu siatkówki. Jest to badanie bardzo ważne, powinno być wykonane w wysokiej jakości. Przed OCT siatkówkowym wykonuje się badanie wstępne obejmujące ocenę dna oka oraz odcinka przedniego w lampie szczelinowej (po rozszerzeniu źrenicy), gonioskopię, pomiar ostrości wzroku i pomiar ciśnienia śródgałkowego. Z kolei po badaniu OCT w niektórych przypadkach może być uzasadnione rozszerzenie diagnostyki o wykonanie angiografii fluoresceinowej.
Zaleca się, aby osoby z rozpoznaną cukrzycą typu 1 wykonały pierwsze takie badanie w ciągu 5 lat od stwierdzenia cukrzycy, a jeśli są w okresie dojrzewania – od razu. Pacjenci z cukrzycą typu 2 (dorośli) powinni poddać się specjalistycznej diagnostyce natychmiast po rozpoznaniu choroby. Badania należy powtarzać minimum raz do roku, ale po stwierdzeniu zmian kontrole muszą być częstsze. O częstotliwości kontroli decyduje lekarz okulista. Osobną kategorią pacjentów są kobiety w ciąży, które powinny wykonywać badania kontrolne co miesiąc.
Niezależnie od badań okulistycznych pacjent powinien również regularnie kontrolować poziom glukozy, cholesterolu i trójglicerydów we krwi oraz wartości ciśnienia tętniczego.
Leczenie
Obecnie leczeniem pierwszego rzutu w cukrzycowym obrzęku plamki z towarzyszącym pogorszeniem widzenia jest terapia anty-VEGF. Jest to leczenie farmakologiczne lekami z grupy blokerów białka VEGF podawanymi w iniekcji (zastrzyku) do komory ciała szklistego. Liczne badania kliniczne (RESOLVE, RISE, RIDE, RESTORE, READ-2, DRCR.net, PACORES, BOLT) wykazały, że w porównaniu z innymi stosowanymi metodami jest to terapia skuteczniejsza, powoduje też mniej powikłań. Niekiedy zdarza się jednak, że blokery VEGF nie są tolerowane przez organizm chorego, poza tym jest to terapia dość kosztowna, dlatego wciąż stosuje się starsze metody zabiegowe i operacyjne.
Do niedawna podstawowym sposobem leczenia DME, wciąż stosowanym (od 1985 roku), była laseroterapia (ogniskowa fotokoagulacja laserowa). Jej celem jest powstrzymanie zmian. Wiązka lasera niszczy (przypala) uszkodzone naczynia krwionośne wywołując mikrooparzenia i zbliznowacenia w zmienionych chorobowo obszarach siatkówki oraz stymulując samoistne wchłanianie się płynu. Samo centrum widzenia zostaje pominięte. Zaletami laseroterapii w porównaniu do iniekcji doszklistkowych są stosunkowo niski koszt i rzadsze wykonywanie zabiegu. Z drugiej strony laser niszczy fotoreceptory powodując powstawanie lokalnych ubytków w polu widzenia. Ostatnio modne lasery mikropulsowe teoretycznie oszczędzają fotoreceptory i nie powodują ubytków – czy tak się rzeczywiście dzieje jest przedmiotem ożywionych dyskusji w środowisku okulistów.
W mocno zaawansowanym stadium DME stosuje się terapię kortykosterydami podawanymi w znieczuleniu miejscowym poprzez iniekcje wewnątrzgałkowe lub poprzez wstrzyknięcie implantu z przedłużonym uwalnianiem leku. Kortykosterydy krótkoterminowo znacząco poprawiają ostrość widzenia, ale efekt zmniejsza się po kilku miesiącach i ostatecznie (po kilku latach) jest gorszy niż po laseroterapii. Poza tym iniekcje do gałki ocznej mogą powodować powikłania takie jak zaćma czy jaskra, dlatego obecnie leczenie steroidami jest traktowane jako leczenie drugiego lub trzeciego rzutu po terapii anty-VEGF i laseroterapii.
Czasem stosowane są terapie łączone, zwłaszcza anty-VEGF + laseroterapia. O strategii terapeutycznej decyduje lekarz prowadzący.
W przypadkach cięższych, np. odwarstwienia siatkówki w wyniku jej pociągania przez ciało szkliste lub krwotoku do wnętrza gałki ocznej, jak również w przypadkach gdy inne metody nie dają satysfakcjonujących rezultatów stosuje się zabieg operacyjny – witrektomię. W wyniku tej operacji ciało szkliste zostaje usunięte i zastąpione roztworem soli. Witrektomia jest operacją ryzykowną, ale zdarza się też, że przynosi długotrwały i stabilny efekt w postaci poprawy ostrości widzenia.
Cukrzycowy obrzęk plamki to poważne schorzenie oczu, które może prowadzić do utraty widzenia. Dlatego ważne jest, aby osoby z cukrzycą regularnie poddawały się badaniom okulistycznym i dbały o kontrolę poziomu glukozy we krwi. Wczesne rozpoznanie i odpowiednie leczenie mogą pomóc w zachowaniu zdrowia oczu i jakości życia.