Zwyrodnienie plamki związane z wiekiem (AMD)
AMD, czyli zwyrodnienie plamki związane z wiekiem jest przewlekłą i postępującą chorobą centralnej części siatkówki rozwijającą się u osób starszych, prowadzącą w stadiach zaawansowanych do całkowitego zaniku widzenia centralnego, a więc do praktycznej ślepoty. W krajach rozwiniętych, gdzie długość życia wzrasta, AMD jest uznawane za chorobę cywilizacyjną i problem społeczny.
We wczesnych stadiach choroba charakteryzuje się występowaniem delikatnych białawo-żółtawych kropek określanych jako druzy i umiejscowionych zewnętrznie do warstwy receptorowej i nabłonka barwnikowego siatkówki (retinal pigment epithelum, RPE).
W późnych stadiach AMD dzieli się na postać „suchą” i „wilgotną”. Postać „sucha” AMD to zanik siatkówki w centralnej części plamki. Postać „wilgotna” (inaczej neowaskularna lub wysiękowa) jest charakteryzowana przez tworzenie się nieprawidłowych przeciekających naczyń krwionośnych.
Ze względu na to, że postacie „sucha” i „wilgotna” są różnymi manifestacjami AMD i mogą mieć inne przyczyny, zostały one oddzielnie sklasyfikowane. W niektórych przypadkach postać „wilgotna” może rozwijać się w obrębie obszaru zajętego przez postać „suchą”.
Wśród czynników ryzyka występowania AMD znajdują się takie, na które nie ma wpływu, czyli niemodyfikowalne oraz takie, na które mamy wpływ. Zachorowalność wzrasta z wiekiem, a zaawansowane postaci choroby występują częściej u osób z predyspozycją genetyczną, tj. gdy w rodzinie występują przypadki zachorowań. Na te dwa czynniki, wiek i geny, nie mamy wpływu. Natomiast mamy wpływ na modyfikowalne czynniki ryzyka, do których należą:
1) palenie papierosów,
2) nadmierna ekspozycja na światło słoneczne oraz
3) nadmierny stres oksydacyjny, czyli stan zakłóconej równowagi pomiędzy reaktywnymi formami tlenu a antyoksydantami.
Stres oksydacyjny jest najczęściej skutkiem nieprawidłowej diety lub nadmiernego, przewlekłego stresu.
Klasyfikacja AMD
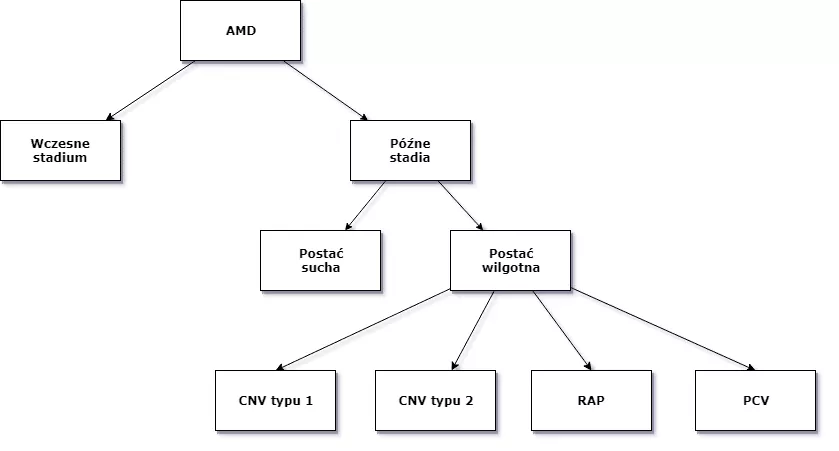
Klinicznie zwyrodnienie plamki związane z wiekiem możemy podzielić na postać suchą i postać wysiękową, z których każda ma odmienny przebieg i rokowanie. Na podstawie tych objawów można zdefiniować AMD jako chorobę plamki charakteryzującą się co najmniej jedną z następujących cech:
1. obecność druz co najmniej średniej wielkości, tj. o średnicy > 63 mikrometry (µm);
2. nieprawidłowości nabłonka barwnikowego siatkówki RPE pod postacią hiper- i hipopigmentacji;
3. pseudodruzy (druzy siateczkowate);
4. obecność jednego z objawów: zaniku geograficznego RPE, neowaskularyzacji naczyniówkowej CNV, śródsiatkówkowych proliferacji naczyniakowatych (RAP), polipoidalnej waskulopatii naczyniówkowej (PCV).
Z kolei w przełomowych z punktu widzenia AMD badaniach AREDS wyodrębniono cztery grupy pacjentów według których klasyfikowano badanych w kierunku tej choroby. Klasyfikując pacjenta do jednej z tych grup, możemy oszacować ryzyko postępu choroby. W każdej z nich inne są też rekomendacje co do leczenia.
Diagnozowanie AMD
Podstawowym badaniem diagnostycznym umożliwiającym postawienie rozpoznania i monitorowanie postępu AMD jest OCT siatkówkowe – optyczna koherentna tomografia plamki żółtej. To nieinwazyjne, laserowe badanie siatkówki umożliwia zobrazowanie jej warstw z dokładnością zbliżoną do preparatów histologicznych.
Badaniami uzupełniającymi diagnostykę AMD są angiografia fluoresceinowa i angiografia indocjaninowa, które umożliwiają dokładną ocenę rodzaju neowaskularyzacji w przypadkach wątpliwych. Obecnie ze względu na inwazyjność badania te są wykonywane coraz rzadziej, jedynie w określonych przypadkach.
W leczeniu AMD w wysiękowej postaci wykorzystuje się laseroterapię, terapię fotodynamiczną (PDT) oraz iniekcje doszklistkowe preparatów anty-VEGF (inhibitory czynnika wzrostu śródbłonka naczyń), hamujących angiogenezę. Podawanie tych leków regulują specjalnie opracowane wytyczne postępowania.
Na zakończenie tej skróconej informacji o AMD warto dodać, że najskuteczniejszą formą walki z tą chorobą jest profilaktyka wdrożona od najmłodszych lat życia. Profilaktyka zwyrodnienia plamki związanego z wiekiem to odpowiednia dieta bogata w antyoksydanty i z ograniczeniem tłuszczów zwierzęcych, niepalenie papierosów lub porzucenie tego nałogu, ochrona oczu przed światłem słonecznym oraz regularna kontrola okulistyczna.
Leczenie zwyrodnienia plamki w warszawie – od postaci suchej do wilgotnej
Leczenie zwyrodnienia plamki związane z wiekiem (AMD) jest obszarem medycyny, który stale ewoluuje, co daje nadzieję na poprawę jakości życia pacjentów dotkniętych tą chorobą. AMD jest chorobą oczu, która prowadzi do stopniowej utraty centralnego wzroku i jest jedną z głównych przyczyn ślepoty u osób w wieku 65 lat i starszych. Kluczowe jest zrozumienie różnych form AMD i dostępnych metod leczenia.
AMD można podzielić na dwie główne postacie: suchą (nazywaną również zanikiem plamki) i wilgotną (neowaskularną lub wysiękową). Różnica między nimi polega na mechanizmach patologicznych, które zachodzą w siatkówce. Leczenie AMD może zależeć od postaci choroby i jej stadium. Oto najważniejsze metody leczenia AMD:
1. Leczenie postaci suchej AMD:
Niestety, nie istnieje skuteczne leczenie, które przywróci utracony wzrok w przypadku suchej AMD. Jednak wiele badań i badań klinicznych koncentruje się na opracowaniu terapii, które mogą spowolnić postęp choroby. Aktualnie dostępne opcje obejmują:
-
suplementacja witaminami i minerałami – badanie AREDS (Age-Related Eye Disease Study) wykazało, że suplementacja witaminami i minerałami, takimi jak witamina C, E, beta-karoten, cynk i miedź, może opóźnić postęp suchej AMD;
-
dieta i styl życia – zdrowa dieta bogata w antyoksydanty i omega-3, a także unikanie palenia papierosów i ochrona oczu przed promieniowaniem UV, mogą pomóc w kontroli postępu choroby;
-
badania kliniczne – wiele badań nad nowymi lekami i terapiami jest w toku, w tym terapie genowe i terapie komórkowe.
2. Leczenie postaci wilgotnej AMD:
Wilgotna postać AMD jest bardziej agresywną formą choroby i wymaga natychmiastowej interwencji. Dostępne metody leczenia obejmują:
-
iniekcje doszklistkowe anty-VEGF – to obecnie najskuteczniejsza forma leczenia wilgotnej AMD. Leki anty-VEGF (inhibitory czynnika wzrostu śródbłonka naczyń) blokują działanie substancji chemicznej zwanej VEGF, która stymuluje tworzenie nieprawidłowych naczyń krwionośnych w siatkówce. Iniekcje te są podawane w okolicy oka i pomagają zahamować postęp choroby oraz czasem poprawić widzenie.
-
terapia fotodynamiczna (PDT) – ta metoda wykorzystuje światło laserowe i lek światłoczuły, aby zniszczyć nieprawidłowe naczynia krwionośne w siatkówce;
-
laseroterapia – w niektórych przypadkach zabiegi laserem mogą być używane do zniszczenia nieprawidłowych naczyń krwionośnych w siatkówce.
Indywidualny plan leczenia
Dokładny plan leczenia AMD zależy od wielu czynników, takich jak stadium choroby, jej postać i indywidualne potrzeby pacjenta. Dlatego ważne jest, aby skonsultować się z doświadczonym w leczeniu ADM okulistą, który może przeprowadzić dokładną ocenę i dostosować leczenie do konkretnego przypadku.
Choć leczenie AMD nie zawsze przywraca pełne widzenie, dostępne terapie mogą pomóc zahamować postęp choroby i poprawić jakość życia pacjentów. Kluczowym jest wczesne diagnozowanie i regularna kontrola u specjalisty, co może znacząco wpłynąć na skuteczność leczenia i zachowanie zdrowia oczu. Profilaktyka, zdrowy styl życia i suplementacja witaminami również odgrywają istotną rolę w walce z AMD. Dlatego niezależnie od wieku, warto dbać o zdrowie oczu i konsultować się z okulistą w razie jakichkolwiek obaw.
Dowiedz się więcej
Więcej o AMD, jego leczeniu, profilaktyce itp. można dowiedzieć się w naszych materiałach:
- AMD postać sucha. Leczenie a profilaktyka
- AMD postać wilgotna
- AMD postać wilgotna. Neowaskularyzacja naczyniówkowa klasyczna CNV typu 2
- AMD postać wilgotna. Neowaskularyzacja naczyniówkowa ukryta CNV typu 1
- AMD postać wilgotna. Śródsiatkówkowe proliferacje naczyniakowate RAP
- AREDS
- Druzy
- OCT siatkówkowe
- Uszkodzenie i zanik nabłonka barwnikowego siatkówki
Ponadto zapraszamy do odwiedzenia naszego BLOGA…
- AMD – PROFILAKTYKA JEST PRZYJEMNIEJSZA (I SKUTECZNIEJSZA) NIŻ LECZENIE
- BADANIE W KIERUNKU AMD – S OCT
- CO JEŚĆ ŻEBY DOBRZE WIDZIEĆ
…naszych wykładów i prezentacji poświęconych tej tematyce…
- OBJAWY I PATOGENEZA ZWYRODNIENIA PLAMKI ZWIĄZANEGO Z WIEKIEM – BARBARA POLACZEK-KRUPA (2003)
- ROLA ANTYOKSYDANTÓW ŻYWIENIOWYCH W PROFILAKTYCE I LECZENIU CHORÓB OCZU – BARBARA POLACZEK-KRUPA (2004)
…oraz do zapoznania się z innymi informacjami na temat AMD dostępnymi na naszej stronie bezpośrednio lub za pomocą specjalnej przeglądarki.



